Uns Studenten interessiert an der Universität in erster Linie meist die Lehre, doch natürlich wird hier in Greifswald auch geforscht. In der Serie “Nachgeforscht” stellen wir einzelne Projekte vor.
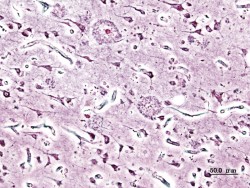
Greifswalder Forschern der Arbeitsgruppe Neuropathologie ist der Nachweis gelungen, dass Transportproteine im Gehirn sogenannte senile Plaques beeinflussen könnten. Das sind Ablagerungen im Gehirn, die als eine Ursache der Alzheimer-Erkrankung angesehen werden.
Dr. Silke Vogelgesang, Leiterin der Arbeitsgruppe, unterhielt sich mit dem webMoritz über ihre Forschungen und deren Ergebnisse.
webMoritz: Frau Dr. Vogelgesang, könnten Sie die Grundlagen Ihrer Forschung einmal umreißen?
Dr. Vogelgesang: Wir haben uns mit den der sporadischen Alzheimer-Krankheit zugrundeliegenden Vorgängen beschäftigt. Der sogenannte sporadische Morbus [Fachbegriff für Krankheit, Anm. d. Red.] Alzheimer ist die häufigere Form dieser Krankheit. Er tritt vorwiegend bei älteren Menschen auf und wird nicht durch bestimmte Genmutationen hervorgerufen. Bei der Alzheimer-Krankheit kommt es zu Ablagerungen des Proteins beta-Amyloid im Gehirn. Dieses bewirkt dann die Vorgänge, die die Nervenzellen absterben lassen.
Das beta-Amyloid entsteht aus dem Amyloid-Precurser-Protein, einem durch die Zellmembranen hindurchreichenden Protein im Gehirn. Aus diesem Vorläuferprotein werden durch zwei Enzyme bestimmte Areale herausgetrennt. Das entstehende Bruchstück ist das beta-Amyloid. Zunächst liegt es frei vor, bildet dann aber Aggreagte und ist somit auch nicht mehr löslich.
Als gefährlich angesehen wird das beta-Amyloid in seiner nichtaggregierten Form. Nach der sogenannten Amyloid-Kaskaden-Hypothese geht man davon aus, dass zuviel vom beta-Amyloid gebildet und nicht genügend abgebaut wird. Dies liegt der sporadischen Alzheimer-Krankheit zugrunde.
Die Ablagerungen beginnen vor allem im Temporallappen und im Hippocampus. Da diese Bereiche auch für Gedächtnisleistungen verantwortlich sind, leidet das Erinnerungsvermögen bei Alzheimer-Patienten. Der Abtransport des Amyloids wird normalerweise über Transportproteine bewerkstelligt, die sich in der Blut-Hirn-Schranke befinden.
Diese besteht aus dem Endothel der Blutgefäßwand, einer Zelllage, die die Innenseite des Blutgefäßes auskleidet. Darüber ist noch eine Schicht von Gliazellen. Die Gliazellen dienen im Gehirn unter anderem zur Stabilisierung und zur Nahrungsversorgung der Nervenzellen. Sie werden wie das Endothel von einer Basallamina, einer extrazellulären Matrix, umgeben. Damit ist die Blut-Hirnschranke so dicht, dass von allein kaum ein Stoff ins Gehirn kommt.
Im Bereich der Zellmembran des Endothels, die zum Blut hin gerichtet ist, sitzt nun ein Transportprotein, das P-Glykoprotein oder PGP. Dieses wirkt als energieabhängige Pumpe. Wenn Substanzen aus dem Blut ins Endothel gelangen, so erkennt PGP sie als Substrat und pumpt sie ins Blut zurück, sodass sie nicht ins Gehirn gelangen. Das ist beispielsweise bei Medikamenten, die ihre Wirkung im Gehirn entfalten sollen, durchaus ein Problem.
Sollen Substanzen aus dem Hirngewebe abtransportiert werden, so werden diese unter anderem auch über das PGP ins Blut befördert. Und das beta-Amyloid ist einer der Stoffe, die vom PGP aus dem Hirn ins Blut gepumpt werden sollen. Das ist der Punkt, den wir herausgefunden haben. Vorher gab es bereits eine Arbeit, die nachgewiesen hat, dass PGP prinzipiell zum Abtransport des beta-Amyloids in der Lage ist. Das konnten wir in unserer Forschung bestätigen. Diese erste Arbeit war auch der Startschuss für unsere eigene Forschung.
webMoritz: Wie kann man sich Ihre Forschungen in diesem Bereich denn vorstellen?
Dr. Vogelgesang: An Autopsiematerial haben wir untersucht, wie viel PGP es in den Gefäßendothelen gibt und wie viel beta-Amyloid sich im Hirngewebe abgelagert hat. Je mehr Amyloid da war, desto weniger PGP konnten wir in den Gefäßen nachweisen. Unsere Theorie ist also, dass PGP das beta-Amyloid aus dem Gehirn herauspumpt, sodass es nicht akkumulieren kann. Im Alter nimmt die PGP-Expression ab, sodass die Pumpfunktion nicht mehr ausreichend ist. Das Amyloid staut sich im Gehirngewebe.
Momentan arbeiten wir noch in der Grundlagenforschung. Es gibt Mäuse, die durch genetische Veränderungen das humane beta-Amyloid im Gehirn ausbilden. Dies sind sogenannte Alzheimer-Maus-Modelle. Diesen geben wir Futter, das PGP-Expression-steigernde Wirkung hat. Die ersten Gruppen sind gefüttert, jetzt steht die Auswertung an. Wir müssen dann also schauen, ob die betreffenden Tiere tatsächlich weniger beta-Amyloid aufweisen. Wenn wir gezeigt haben, dass es wirklich einen Effekt gibt, könnten klinische Studien am Menschen beginnen. Das würde allerdings nicht mehr in unseren Arbeitsbereich fallen.
webMoritz: Wie setzt sich Ihr Team zusammen?
Leider sind wir nur sehr wenige Leute. Die Neuropathologie-Arbeitsgruppe hier umfasst momentan mich als Leiterin, dann eine Humanbiologin, deren Stelle für drei Jahre von der EU finanziert wird. Weiterhin arbeiten in der Gruppe noch eine Studentin und eine weitere Mitarbeiterin am Institut. Neben diesem Kern haben wir noch eine Reihe von Kooperationen, ohne die unsere Arbeit gar nicht möglich wäre.
Sehr eng arbeiten wir mit dem hiesigen Institut für Pharmakologie zusammen. Außerdem kooperieren wir mit dem Friedrich-Loeffler-Institut der Insel Riems. Am Institut für Neuropathologie in Zürich ist gerade eine unserer Mitarbeiterinnen, die einen viermonatigen Forschungsaufenthalt zur Erlernung von Methoden hat, der ebenfalls durch die EU gefördert wird.
Man sieht, die Alzheimer-Forschung ist ein sehr weites Feld mit vielen unterschiedlichen Ansätzen, die wir verfolgen.
webMoritz: Da Sie in so viele verschiedene Richtungen forschen, hat Ihre Arbeit sicher schon einige Zeit und Mittel in Anspruch genommen?
Dr. Vogelgesang: Angefangen haben wir vor etwa fünf Jahren. Forschung ist ja immer sehr zeit- und kraftaufwändig. Es kommen dann auch immer Dinge hinzu, die so nicht vorhersehbar sind. Beispielsweise ist uns unsere Mauslinie, in deren Kreuzung wir schon zwei Jahre investiert hatten, leider an einer Infektion eingegangen. Dann mussten wir wieder von vorn anfangen. Daher sind wir auch sehr froh, dass wir jetzt eine robuste Zucht haben. Mit der ersten Fütterung sind wir ja jetzt durch. Nun wird mit der zweiten Substanz angefangen. Das wird mindestens ein halbes Jahr dauern.
Ich könnte gut und gerne zehn weitere Mitarbeiter und dementsprechendes Geld gebrauchen. Das Einwerben von Drittmitteln zur Forschungsfinanzierung ist eines unserer Probleme. Im Augenblick schreiben wir gerade wieder Anträge. Es werden aber vor allem sehr große Verbundprojekte gefördert. Als kleine Arbeitsgruppe hat man, auch bei guten Kooperationspartnern, leider wenig Chancen, an Gelder zu kommen.
Wir halten uns über Wasser, aber auf lange Sicht ist das, was wir vorhaben, so leider nicht zu schaffen.
webMoritz: Sicher bietet Ihre Arbeit auch Möglichkeiten für zukünftige Therapien. Haben Sie hier bereits konkrete Vorstellungen?
Dr. Vogelgesang: Bei der Suche nach Therapien gibt es drei Hauptansätze: Einmal Impfungen, die das beta-Amyloid entfernen. Weiterhin die Unterdrückung der Enzyme, die das Amyloid herstellen. Und unser Ansatz, die PGP-Expression zu modulieren. Insbesondere die Hemmung der Enzyme bringt allerdings erhebliche Nebenwirkungen mit sich. Auch können die Medikamente meist nicht die Blut-Hirn-Schranke überwinden. Hier wirkt das PGP entgegen.
Diese Arbeiten befassen sich demnach auch mit Möglichkeiten, das PGP zu hemmen, was konträr zu unserer eigenen Forschung steht. Hier ist man also noch lange nicht am Ende. Ich bin aber zuversichtlich, dass wir mit unserer Idee durchaus etwas erreichen können.
webMoritz: Was hat Sie persönlich denn dazu veranlasst, gerade in Greifswald an Alzheimer zu forschen?
Dr. Vogelgesang: Nun, ich bin Greifswalderin, habe hier studiert und meinem Mann kennengelernt – und bin dann einfach nicht mehr weggekommen.
Als ich 1996 fertig war mit Studieren, war die Situation auf dem Arbeitsmarkt für Ärzte sehr schwierig. Auf meine Bewerbungen habe ich nur Absagen bekommen. An der hiesigen Universität hatte sich aber eine Stelle in der Klinik für Neurologie als Arzt im Praktikum ergeben. Durch die Neurologie habe ich die Verbindung zu den Neurowissenschaften bekommen. Nach Ablauf des Jahres hat es sich ergeben, dass gerade jemand in der Pathologie aufgehört hat. Diese Stelle habe ich dann bekommen. Dann habe ich eine Ausbildung zum Pathologie-Facharzt gemacht und parallel neuropathologisch gearbeitet. Zwei Jahre später folgte dann der Facharzt für Neuropathologie.
Mein Mann ist in einer kardiologischen Praxis niedergelassen, wir haben eine Familie gegründet. Dann bin ich eben in Greifswald geblieben. Und das bereue ich durchaus nicht.
webMoritz: Vielen Dank für das Gespräch und weiterhin viel Erfolg bei Ihrer Arbeit!
Bilder:
Silke Vogelgesang – Privat
Alzheimer-Plaques – User:KGH via wikimedia commons
Logo Startseite: Jakob Pallus








Trackbacks/Pingbacks